Emberek és állatok természetes mikroflórájában kórokozó gombák nincsenek. A gombák olyan eukarióták, amelyekből hiányzik a klorofill és nem képesek fotoszintézisre. A legtöbb gomba a környezet szaprofitája (heterotróf), és kész szerves anyagokkal kell etetni. A gomba testét a micélium képviseli - a vékony elágazó csőszerű szálak hálózata, amelyet hipának neveznek. A gombák spórákkal szorozódnak. A véletlen beoltás során a fogékony gazdaszervezet szöveteibe kerülni, a kedvező tápanyag-szubsztrátokban a gombák a bőr, a nyálkahártyák és a belső szervek különféle betegségeit okozhatják. A gombás betegségeket mycosoknak (görögül. Mykes - gomba) nevezzük.
A mikózisok kórokozói a nemzetség parazita mikroszkópos gombái: Arthroderma, Aspergillus, Amanita, Microsporum, Penicillium, Candida, Saccharomyces, Trichophyton, Epidermophyton stb. , izmok, csontok, belső szervek és idegrendszer. Az aktinomikózis súlyos betegség, amelyet az aktinomicéták sugárzó gombái okoznak, a blasztomikózis mély bőrmikózis, a kórokozó kórokozó dimorf gomba. Más betegségek is a mély (zsigeri) mikózishoz tartoznak. A felszíni mikózisok befolyásolják a stratum corneumot, a fejbőrt, a körömlemezeket és a nyálkahártyákat.
A leggyakoribb keratomycosis, amely csak a stratum corneumot érinti; a dermatomikózisok a sima bőrt, az epidermist és mellékleteit érintik: a hajat, a körmöket.
A kórokozó gomba típusától és a kóros folyamat lokalizációjától függően:
- epidermofitózis - az inguinalis redők, az alsó lábszár, az interdigitalis redők, az ecsetek bőrének mikózisai;
- tricomycosis (a görög trichosból - haj) - a fejbőr károsodása, a testen lévő vellus szőr;
- trichophytosis (ótvar), microsporia, favus (varasodás);
- onychomycosis (a görög onychosból - köröm) - a kéz vagy a láb körömlemezeinek károsodása dermatofitákkal (ritkábban penész vagy élesztő).
Különböző típusú patogén vagy opportunista gombák által okozott betegségek esetén gombaellenes gyógyszereket alkalmaznak. A patogén gombák lokalizációjától függően a gombaellenes gyógyszereket a kezelésre szolgáló gyógyszerekbe sorolják:
- szisztémás mikózisok;
- candidiasis;
- felszínes mikózisok.
A kémiai osztályozás a gombaellenes gyógyszereket a következőkre osztja:
antibiotikumok:
- polién antibiotikumok (amfotericin B, amfoglükamin, natamicin, nystatin);
- nem polién antibiotikumok (griseofulvin);
szintetikus kábítószerek:
- imidazolszármazékok (bifonazol, izokonazol, ketokonazol, klotrimazol, mikonazol, oxikonazol, omokonazol, szertakonazol);
- triazolszármazékok (itrakonazol, flukonazol, termokonazol, tiokonazol);
- allilamin-származékok (terbinafin, naftifin);
- morfolin (amorolfin) származékai;
- különböző kémiai csoportok származékai: undecilénsiklopirox, flucitozin, kálium-jodid stb.
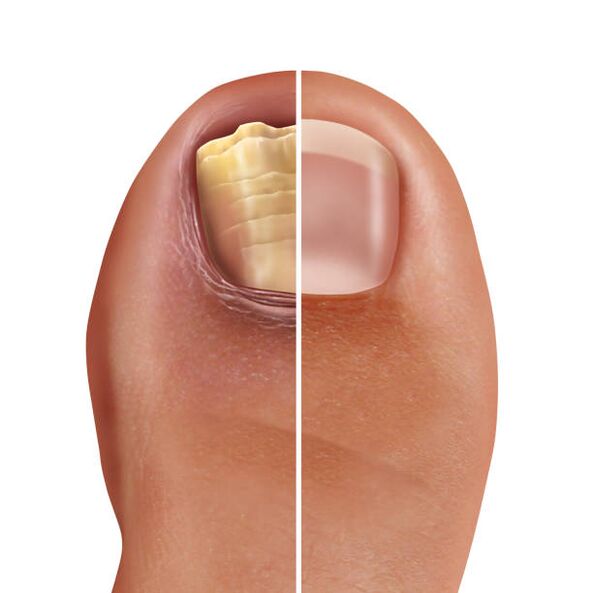
Onychomycosis
Az onykomikózist a körömlemez fertőzése okozza. A fertőzés nagy része nyilvános fürdőkben, szaunákban, uszodákban fordul elő. Az onychomycosisos betegeknél leeső spórákat és gombamiciumot tartalmazó mérleg a padlóra, a padokra, a trellisesekre, az ösvényekre, a szőnyegekre és az ágyneműre esik. Magas páratartalom mellett a gomba nemcsak hosszú ideig (éveken át) tarthat fenn, hanem szaporodhat is, ami intenzív fertőzésforrássá teszi őket. Az a személy, aki mezítláb mozog vagy ilyen mérleggel érinti a háztartási cikkeket, könnyen megfertőződhet, merta bőréhez tapadnak és rögzülnek. A fertőzés a gomba behatolása után alakul ki a köröm szerkezeteiben. A jövőben elkezdik aktiválni, szaporítani és kialakítani az alagutakat, átjárókat. Ha érintett, a körmök megvastagodnak, összeomlanak, megsárgulnak és eltörnek. Néha a folyamat a bőrt is érinti, amelyet viszkető, pelyhes kiütések kísérnek az interdigitalis területen. Az ilyen betegségeket hosszú és tartós lefolyás különbözteti meg.
A fertőzésre való hajlam valószínűsége az életkor előrehaladtával növekszik, különösen a 65 év feletti időseknél, olyan krónikus betegségek jelenléte miatt, mint vegetatív-vaszkuláris patológia, diabetes mellitus, perifériás keringési rendellenességek, a lábak osteoarthropathiája stb. körömlemezek.
Az onychomycosis kezelését szigorúan egy bizonyos rendszer szerint végzik hosszú ideig - 2-4 hónapig. A terápiában antimikotikumokat alkalmaznak, amelyek fungisztatikus és fungicid hatással bírnak, és befolyásolják a kórokozók létfontosságú aktivitásának és anyagcseréjének különböző szakaszait. A gombaellenes gyógyszerek antimikotikus hatásának három fő mechanizmusa van, amelyek ennek eredményeként nyilvánítják meg tevékenységüket:
- a gombák sejtfalának szerkezetének és működésének megsértése (imidazolok, triazolok);
- az eukarióta sejtek mitózisának megsértése a nukleinsavak (griseofulvin) szintézisének gátlásával;
- a transzmembráncsere folyamatainak gátlása a gombák sejtmembránján keresztül (ciclopirox).
Választott gyógyszerek
Griseofulvin(Griseofulvinum) fül. A 125 mg egy penicillium nigricans penész (griseofulvum) által termelt antibiotikum, amelyet 1939-ben izoláltak, és szerkezetében benzofurán spiro-származéka. A gyógyszer fungisztatikus tulajdonságokkal rendelkezik mindenféle gomba - trichophytes és epidermophytes - ellen. A fungisztatikus hatás mechanizmusa azon a képességen alapul, hogy a gyógyszer képes metafázisban gátolni a fonalas gombák sejtosztódását, ami jellegzetes morfológiai változásokat (csavarodást, a hifák fokozott elágazódását és görbületét) okozza, megzavarva a mitotikus orsó szerkezetét és a sejtfal szintézisét. A gyógyszer kis mértékben gátolja a nukleinsavak szintézisét és polimerizációját. A gyógyszernek nincs antibakteriális hatása.
A gyógyszer megfelelő koncentrációjának a bőrben való létrehozása hosszú távú kezelést igényel - 2-3 hónap min. A kezelés hatékonyságának első tünetei csak az új, újranőtt körmökön lesznek észrevehetőek.
Fontos! A gyógyszer szedésének mellékhatásai a következők: dyspeptikus rendellenességek, szédülés, néha álmatlanság, allergiás reakciók, leukopenia. A griseofulvin ellenjavallt a hematopoiesis, a máj- és veseelégtelenség, valamint a csecsemők és a terhes nők elnyomásában. Ne írja fel a gyógyszert járművezetőknek, nagy magasságú munkát végző vagy fokozott figyelmet, gyors mentális és motoros reakciókat igénylő személyeknek. A betegeket figyelmeztetni kell a penicillin iránti lehetséges keresztérzékenység kialakulására és az alkohol fokozott hatására.
Ketokonazol(Ketokonazol) - aktív széles spektrumú gyógyszer az imidazol csoportból, fungicid és fungisztatikus aktivitással; hatásos, ha szájon át szisztémás és felszíni mikózisok, dermatomycosis és candidiasis esetén alkalmazzák. Az orvos a gyógyszerre érzékeny kórokozók által okozott bőr, haj, köröm, nemi szervek gombás fertőzésének kezelésére és megelőzésére írja fel.
Szájon át történő beadás esetén a gyógyszer jól felszívódik, feloldódik és felszívódik savas környezetben.
Fontos! A gyógyszert a betegek jól tolerálják, de dyspeptikus tüneteket (hányinger, hányás, hasmenés) okozhat, nagyon ritkán jelentkeznek allergiás reakciók urticaria és bőrkiütés, fejfájás, szédülés, gynecomastia, impotencia formájában. A gyógyszer más gyógyszerekkel (fentanil, tamsulozin, karbamazepin, szalmeterol stb. ) Történő egyidejű alkalmazásával az utóbbi koncentrációja a mellékhatások növekedésével nőhet.
Ellenjavallt súlyos máj-, vese-, terhesség, szoptatás és a gyógyszerrel szembeni túlérzékenység esetén.
A ketokonazol a táblázatban található. 200 mg kúp. 400 mg; 2% kenőcs, 15 mg; krém 20 mg / g - 15 g. Samponok formájában használják. A kezelés időtartamát egyedileg határozzák meg.
Itrakonazol(Itraconazolum) kupakok. 100 mg; 10 mg / ml oldat - injekciós üveg150 ml - a gyógyszer széles hatásspektrummal rendelkezik, szelektíven és specifikusan gátolja a gombás szterinek szintézisét katalizáló enzimet. Hatály: dermatofiták és / vagy élesztő- és penészgombák által okozott különféle fertőzések, mint például a nyálkahártya (beleértve a hüvelyt is) candidiasis, bőrmikózisok, onychomycosis, epidermomycosis, a szem gombás elváltozásai (keratitis), hashártya és egyéb lokalizációk. Az Itraconazole kapszula bevétele étkezés után azonnal megnöveli biológiai hozzáférhetőségét; a maximális koncentrációt a vérplazmában 3-4 órán belül eléri. lenyelés után. A gyógyszer jól eloszlik a gombás fertőzésekre fogékony szövetekben.
Fontos! A gyógyszer alkalmazásakor az emésztőrendszer mellékhatásai jelentkezhetnek: diszpepszia (hányinger, hányás, hasmenés, székrekedés, étvágytalanság), hasi fájdalom, károsodott íz; fejfájás, szédülés, allergiás reakciók, alopecia, a hematopoetikus szervekből (ritkán) - leukopenia, thrombocytopenia. Az alkalmazás ellenjavallt túlérzékenység esetén az itrakonazollal és a gyógyszer bármely összetevőjével, 3 év alatti gyermekek, terhesség és szoptatás alatt.
A gyógyszer optimális felszívódásához a kapszulákat rágás nélkül kell bevenni, közvetlenül étkezés után, egészben lenyelni. Az onychomycosis pulzusterápiájának egyik folyamata napi 2 kapszula beviteléből áll. a gyógyszer naponta kétszer, egy hétig. A kezek körömlemezeinek gombás fertőzésének kezelésére két kúra ajánlott. A láb körömlemezeinek gombás fertőzésének kezelésére három kúra ajánlott. A tanfolyamok közötti intervallum, amelynek során nem kell szednie a gyógyszert, 3 hét.
Terbinafin(Terbinafine) - a következő formában állítják elő: tab. 250 mg; 1% kenőcs 15, 0 g; 1% tejszín - 10, 15, 30 g tubus; 1% permet, 20 ml. A gyógyszert allilaminoknak nevezik, és szisztémás és külső használatra írják fel. A terbinafin hatásmechanizmusa az ergoszterin (a gombamembrán fő sejtszterolja) bioszintézisének kezdeti szakaszának gátlásával társul a gomba membránján található szkvalén-2, 3-epoxidáz specifikus enzim gátlásával. A gyógyszer hatásos számos ember számára patogén gomba ellen. Helyi kezeléssel a terbinafin hatékonyabb, mint az azol gyógyszerek, imidazolszármazékok, de összehasonlítható az itrakonazollal, és orálisan alkalmazva hatékonyabb, mint a griseofulvin és az itrakonazol. A terbinafint lipoidofilitás jellemzi, gyorsan diffundál az epidermisz, a dermis, a szubkután szövet szaruhártyájába, felhalmozódik a faggyúmirigyekben, a szőrtüszőkben és a körömlemezekben olyan koncentrációban, amely gombaölő hatást fejt ki. 1 fülre. A terbinafin naponta egyszer magasabb gyógyulási arányt és jobb hatást eredményez az egyes hatékonysági kritériumok (beleértve a mikológiai gyógymódot is) esetén, mint az intermittáló intrakonazol terápia.
Naftifin(Naftifine) krém 1-15%, 30 g; 10, 20, 30 ml 1% -os oldat az allil-aminok származéka. A hatásmechanizmus összefügg a szkvalén-2, 3-epoxidáz enzim aktivitásának gátlásával, az ergoszterinek bioszintézisének gátlásával, ami a sejtfal szintézisének megsértéséhez vezet. A naftin széles spektrumú, fungicid hatású dermatofiták (például Trichophyton, Epidermophyton, Microsporum), penész (Aspergillus spp. ), Élesztőszerű gombák (Candida spp. , Pityrosporum) és más gombák ellen, például Sphenor scorotrichosis . . . A gyógyszer gyulladáscsökkentő hatású, csökkenti a viszketést. Külsőleg alkalmazva jól behatol a bőrbe, stabil gombaellenes koncentrációt hozva létre a különböző rétegeiben.
A Naftifin-kezelés időtartama 2 hét és 6 hónap között változik. A gyógyszer alkalmazásakor a bőr szárazsága és bőrpírja égő érzés jelentkezhet, ezek a mellékhatások visszafordíthatók és nem igényelnek törlést.
Amorolfine(Amorolfine) körömlakk 5% - 2, 5 és 5 ml, - külső használatra szánt készítmény, széles hatásspektrummal rendelkezik, fungisztatikus és fungicid hatást fejt ki a gomba citoplazmatikus membránjának károsodása miatt, a szterin bioszintézisének megzavarásával, gátlás miatt a 14– gamma demetiláz és 7 gamma izomeráz enzimek. A gyógyszer aktív mind a dermatofiták körmének gombás fertőzésének leggyakoribb és ritka kórokozóival szemben: Trichophyton spp. , Microsporum spp. , Epidermophyton spp. penészgombák: Alternaria spp. , Scopulariopsis spp. , Hendersonula sppi. a Dematiaceae családból származó gombák: Cladopsorium spp. , Fonsecaea spp. , Wangiella spp. dimorf gombák Coccidioides spp. , Histoplasma spp. , Sporothrix spp.
A körmökre felhordva a gyógyszer az első 24 órán belül szinte teljesen behatol a körömlemezbe és tovább a körömágyba. A hatékony koncentráció az érintett körömlemezen 7-10 napig marad. az első alkalmazás után. A szisztémás abszorpció elhanyagolható. Külsőleg alkalmazzák. A gyógyszert hetente 1-2 alkalommal alkalmazzák a sérült ujjakra vagy körmökre. A kezelés időtartamát egyedileg határozzák meg, és a felhasználás javallatától függ. A mellékhatások ritkák és viszketés, égés formájában jelentkeznek az alkalmazás helyén. Nincs előírva kisgyermekek és csecsemők számára.
Undecilénsavés sói - külső használatra szolgáló gombaellenes gyógyszerek, amelyek fungisztatikus és fungicid hatással bírnak a dermatofiták ellen, ha cink- vagy rézsókkal - cink-undecilenát vagy réz-undecilenát kombinálják őket - az aktivitás fokozódik. A gyógyszer részét képező cink összehúzó hatású, csökkenti a bőrirritáció jeleinek megnyilvánulásait és elősegíti a gyorsabb gyógyulást.
- Undecilénsav + cink-undecilenát (TN, kenőcs 30 g tubus, kenőcs 25 g palackokban);
- Undecilénsav + Réz-undecilenát + HCV glicerin - a gyógyszerre érzékeny gombák (dermatofiták) által okozott gombás bőrbetegségek kezelésére és megelőzésére szolgálnak.
A készítményeket naponta 2-szer (reggel és este) az érintett bőr tiszta, száraz felületére kenjük. A kúra időtartama 4-6 hét, a betegség jellegétől, hatékonyságától és lefolyásától függ. A betegség klinikai tüneteinek eltűnése után továbbra is naponta egyszer alkalmazzák őket. Megelőző célokra - heti 2 alkalommal.
Fontos! A gyógyszer alkalmazásának ellenjavallata túlérzékenység az undecilénsavval és származékaival szemben.
Cyclopirox(Ciclopirox) körömlakk 8%, fl. 3 g széles spektrumú gombaellenes gyógyszer, amely gátolja a prekurzorok befogását a sejtmembránban lévő makromolekulák szintéziséhez. Külsőleg alkalmazzák a bőr, a nyálkahártyák, a körmök, a gombás hüvelygyulladás és a vulvovaginitis gombás fertőzésének kezelésére és megelőzésére.
A gyógyszert naponta 1-2 alkalommal alkalmazzák az érintett körömre, a használat időtartama az elváltozás súlyosságától függ, de nem haladhatja meg a 6 hónapot.
Az onychomycosis kezelésének szigorú bőrgyógyász felügyelete mellett kell történnie. Általános szabályként racionális etiotrop komplex terápiát alkalmaznak. A klinikai tünetek csökkenését vagy eltűnését általában néhány nappal az antimycoticum bevétele után figyelik meg. A betegség visszaesésének elkerülése érdekében azonban a kezelést teljesen le kell folytatni. A klinikai gyógyítás hátterében gyakran végeznek relapszus-ellenes terápiát, amelynek célja az újbóli fertőzés megelőzése.















